 Photo : Danny Santa Ana, Hôpital Mount Sinai
Photo : Danny Santa Ana, Hôpital Mount Sinai
L’unité de soins intensifs néonatals (USIN) de l’hôpital Mount Sinai de Toronto n’est pas le genre de pouponnière douillette et apaisante dont rêvent la plupart des parents qui planifient un bébé. Il s’agit d’une grande salle, semblable à un bunker, avec une équipe d’infirmières efficaces qui vérifient les écrans et répondent au téléphone derrière un grand bureau. La bande sonore est un bourdonnement bas de cris étouffés de bébé et de gémissements au milieu des moniteurs de bips. Il n’y a pas de fenêtres et les lumières sont normalement éteintes ; il est impossible de savoir à quelle heure de la journée elles se trouvent.
A lire également : Pourquoi suivre les sites pour nouveaux parents ?
Bien que l’USIN ne peut jamais se sentir comme à la maisonPour de nombreuses familles, c’est ici qu’elles passent les premières semaines et les premiers mois de leur vie à nicher, à tisser des liens et à s’occuper de leur nouveau-né.
Charlie Goetz est né à 25 semaines – si prématuré que ses parents, Kelly et Jim Goetz, n’avaient pas encore choisi un nom. Kelly, alors âgée de 39 ans, avait eu une grossesse sans incident. Elle était à peine visible quand elle a perdu les eaux et elle a été admise au mont Sinaï pour surveillance. Elle a commencé à accoucher naturellement 60 heures plus tard.
A voir aussi : Bébé : comment ressent-il l'amour des parents ?
« C’était encore si tôt », dit Kelly. « On avait des amis qu’on n’avait même pas dit qu’on attendait. Nous avons dû envoyer une note : » C’est un courriel embarrassant. Kelly est enceinte….et, au fait, nous avons un fils ! Je ne me sentais même plus vraiment enceinte, mais j’ai eu un bébé à l’USIN. »
Charlie pesait un peu plus d’une livre et demie à la naissance (soit environ 790 grammes). Il était trop petit pour allaiter ou prendre un biberon, et il avait besoin d’aide pour respirer, parce que ses poumons n’avaient pas complètement développé. Peu de temps après son premier tout petit cri, il a été admis à l’USIN. Là, il dormait dans une isolette transparente, à côté des machines qui surveillaient sa fréquence respiratoire, ses battements cardiaques et la saturation en oxygène de son sang. Son espace était meublé de livres et de bibelots ainsi que d’une couverture lumineuse et graphique, parfaite pour stimuler un cerveau encore en développement. Une pancarte enjouée et décorée d’autocollants épelait son nom et, après qu’il eut commencé à prendre du poids, un certificat sur le mur l’a accueilli dans le club d’un kilo. Pendant des semaines, il a été nourri par un tube enfilé dans son nez ou sa bouche – l’un des nombreux fils qui serpentent et qui peuvent rendre les câlins d’un prématuré difficile.
Heureusement, comme un bébé à terme, Charlie et les autres nourrissons de l’USINU du Mont-Sinaï se font câliner pendant des heures par leur mère et leur père. Kelly, maintenant en congé de son travail d’avocate, est stationnée près du lit de Charlie au moins huit heures par jour. Son mari, Jim, est là pour trois heures supplémentaires ou plus chaque soir. Ils changent aussi ses couches, prennent sa température et notent comment il va à tout moment, ce qu’ils rapportent à son équipe de soins.
C’est parce que Charlie fait partie d’un nouveau modèle médical prometteur qui donne aux parents un rôle pratique pour s’occuper de bébés gravement prématurés (celles qui sont accouchées avant 32 semaines de gestation et qui ont besoin d’un soutien essentiel). Dans le cadre des soins familiaux intégrés (FIC, ou, comme l’appellent de nombreux participants, FI Care, qui se prononce » figh care « ), les mères et les pères des prématurés sont traités comme les gestionnaires de cas de leurs enfants. Ils remplissent des tableaux, participent à des rondes et élaborent des plans de soins en collaboration avec des médecins et des infirmières. L’hôpital Mont-Sinaï a mis le projet à l’essai en 2011, l’a introduit comme norme de soins en 2013 et n’a plus regardé en arrière depuis.
« Cela devient un emploi à temps plein « , dit Kelly. « Mais les jours passent vite. Mon rôle avec Charlie a évolué en fonction de l’endroit où il se trouve. » Au début, elle et Jim ont appris à faire des « câlins », en enveloppant leurs paumes autour de la petite croupe et de la tête de Charlie. « Nous n’avons pas été en mesure de le retenir jusqu’à ce que son cordon ombilical sorte, soit environ six jours après sa naissance « , dit-elle. Maintenant, ils sont capables de le bercer, peau contre peau. Et quand il s’agit de sa santé, ils sont considérés comme des experts.
Cette approche aide les mères et les pères stressés dans des situations très incertaines à sentir qu’ils ont un certain contrôle sur leur situation. Plus important encore, le FIC donne des résultats extrêmement positifs pour les bébés eux-mêmes : Elles reçoivent leur congé de l’USIN de trois à cinq jours plus tôt que leurs homologues non-FIC, elles prennent du poids 25 % plus rapidement et 80 % d’entre elles (comparativement à seulement 45,5 % des prématurées non-FIC) allaitent avec succès au moment où elles quittent l’hôpital
. 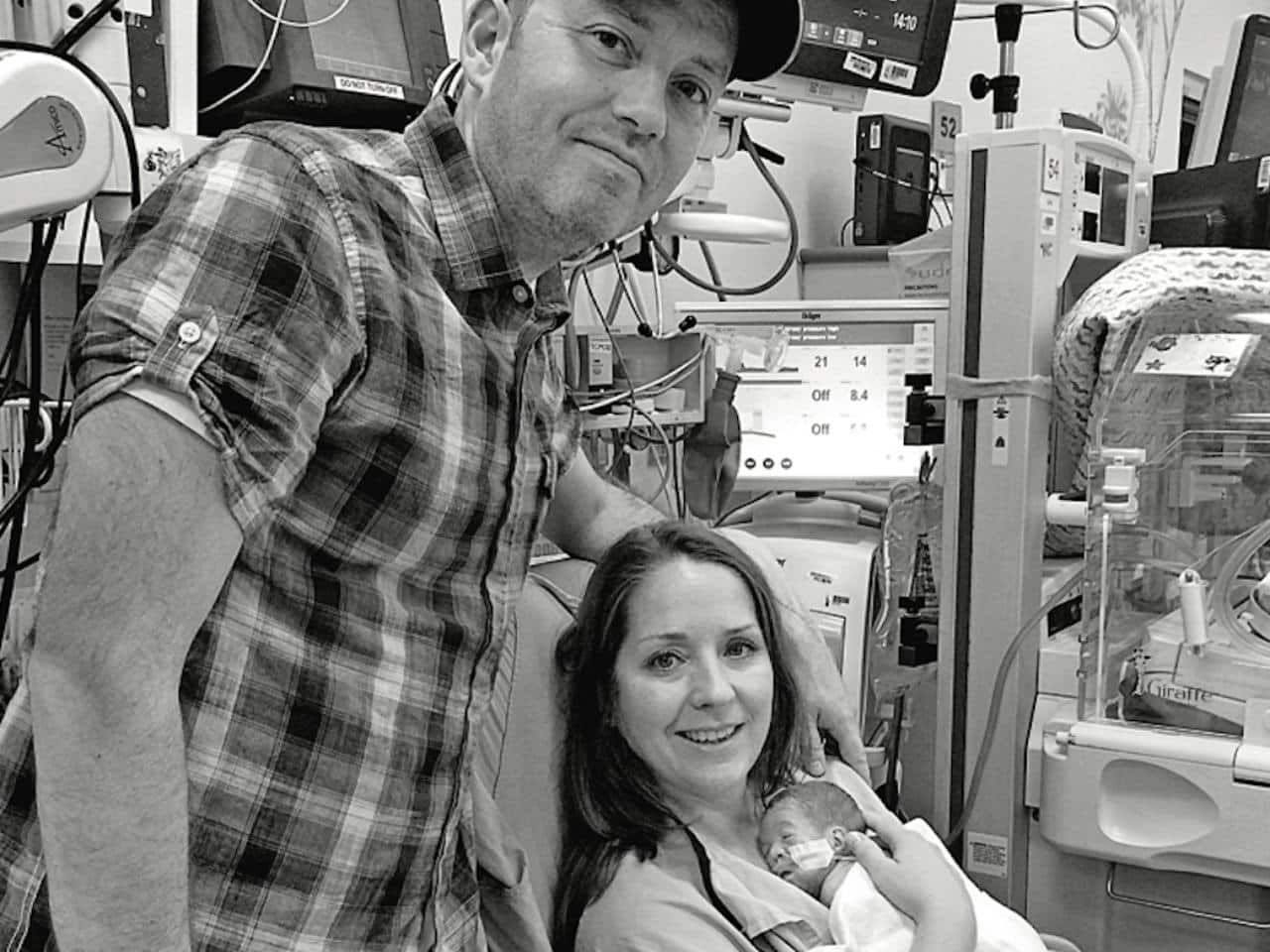 Photo : Danny Santa Ana, Hôpital Mount Sinai
Photo : Danny Santa Ana, Hôpital Mount Sinai
Avant que Kelly n’accouche de Charlie, les médecins ont essayé de la préparer au pire. Je me souviens qu’un médecin a dit : » Nous n’allons le dire qu’une seule fois, mais il y a un risque de mort fœtale » (Bien que la survie en dehors de l’utérus soit possible dès la 22e semaine, il est peu probable.) Quand Charlie est arrivé, se tortillant et meuglant, après 26 heures de travail, Kelly et Jim ont été soulagés de rencontrer leur « petit gars rouge, ridé et extraterrestre ». De nombreux obstacles nous attendent : Une échographie a révélé un saignement dans le cerveau de Charlie (qui, heureusement, a été résolu depuis). Il luttait également contre les infections, y compris l’entérocolite nécrosante, une infection intestinale courante chez les prématurés, qui nécessitait un transfert à l’hôpital Sick Kids. Mais il continue de grossir et, à la mi-septembre, il n’avait plus besoin d’appareil respiratoire.
« Parfois, vous êtes dans une grande unité hospitalière et vous avez l’impression d’être sur votre chemin, ou vous ne voulez pas être une gêne. Je ne me sens plus comme ça, j’ai l’impression d’avoir un rôle. Ce programme est incroyablement stimulant « , dit Kelly. Il y avait un nouveau résident qui s’occupait de Charlie pour la première fois et qui s’est tourné vers moi et m’a demandé : »C’est normal pour sa respiration ? Ils savent que c’est toi qui es là tous les jours. Ils passeront te donner les résultats des tests. Et à la fin des rondes, ils vous donnent toujours l’occasion de poser des questions. Il y a un niveau de communication et de respect qui vient d’être là tout le temps. »
Les soins familiaux intégrés ont été mis au point par le pédiatre en chef de l’Hôpital Mount Sinai, Shoo Lee, qui est également chef de la division de néonatalogie de l’Université de Toronto.
« Je pense que nous avons fait une erreur dans la médecine moderne « , dit Lee. « Nous pensions que seuls des professionnels formés pouvaient s’occuper des patients. Au fil des ans, nous avons retiré les familles des soins non seulement aux bébés, mais aussi aux patients, point final. C’était une erreur. » Lee était motivé à trouver une nouvelle approche, dit-il, après avoir parlé avec des parents d’enfants qui avaient passé par l’USIN. « Les familles m’ont dit qu’elles se sentaient impuissantes et inutiles, parce qu’elles arrivent et se sentent comme si elles ne faisaient pas partie de l’équipe. Ils restent assis là et surveillent les bébés, mais ils n’ont pas le droit de faire quoi que ce soit. » Dans les pays en développement, note-t-il, les parents s’occupent de leurs enfants par nécessité – il y a un manque d’infirmières et de ressources. Mais pour établir un précédent efficace, il lui fallait trouver un système dans un pays ayant une structure sociale plus applicable au Canada. Il s’avère que l’Estonie travaille avec un modèle similaire à celui du FIC depuis 1979 – l’inclusion des mères et des pères comme aidants naturels a permis de compenser les pénuries de ressources dans le pays après la dissolution de l’Union soviétique.
En 2010, Lee a mené un voyage de recherche en Estonie avec d’autres médecins, infirmières, travailleurs sociaux et parents. Un an plus tard, après une série de propositions et d’approbations, l’étude pilote a été lancée à Toronto. Il dirige actuellement un essai randomisé en cours dans 19 autres unités de soins intensifs néonatals au pays, dont l’hôpital Sunnybrook à Toronto, l’hôpital général Victoria en Colombie-Britannique et l’hôpital général de Kingston en Ontario. Si l’étude réussit, le FIC deviendra la norme de soins pour toutes les prématurées au Canada. .related-article-block{display:inline-block;width:300px;padding :.5rem;margin-left :.5rem;float:right;border:1px solid #ccc}@media (max-width : 525px){.related-article-block{float:none;display:block;width:280px;margin:0 auto 2rem}}}} 
Comment aider votre bébé à s’épanouir à l’USIN
Les critères du programme sont très clairs : Les nourrissons doivent avoir 33 semaines de gestation au maximum (le plus jeune patient admis au programme est né à 24 semaines), ils doivent être capables de respirer seuls ou avec une ventilation spontanée en pression positive continue (c’est-à-dire avec une pression positive continue dans les voies respiratoires, au moyen de dents ou d’un masque) et au moins une personne doit être disposée et capable de passer au moins 8 à 12 heures par jour avec le bébé. Les parents se relaient souvent pour se nourrir, se changer et simplement traîner avec leurs nouveaux arrivants. Ils assistent également à des séances d’éducation quotidiennes, et les infirmières agissent à titre de superviseurs et d’éducateurs.
Jack Hourigan a été la première mère à s’inscrire pour le pilote au mont Sinaï. Elle était enceinte de 27 semaines et cinq jours lorsque sa fille, « Tenacious » Tess, est née en 2011, pesant deux livres et cinq onces. Sa première expérience à l’USIN, dit-elle, a été terrifiante.
« Je me sentais comme un figurant dans Charlie and the Chocolate Factory. Il y avait toutes ces lumières, ces sons, ces odeurs et ces couleurs autour de nous. La première semaine a été vraiment horrible : Tess a eu beaucoup de difficultés, et je n’ai rien compris. Je me sentais complètement impuissant. »
Lorsque la coordonnatrice de la recherche a présenté à Mme Hourigan l’idée du FIC, cela » a finalement eu du sens « , dit-elle. « Plus de temps de peau à peau, plus de séances d’éducation, un horaire, plus de soins pratiques. Ça m’a donné une structure et un but, et c’est exactement ce dont j’avais besoin. »
Je peux comprendre ce que Hourigan ressentait. En avril dernier, mon partenaire a perdu les eaux à 34 semaines et notre fils, Ezra, est né trois jours plus tard. Il faisait une bonne taille – 6 livres, 3 onces – mais comme il avait six semaines d’avance et qu’il avait une jaunisse extrême, nous avons passé huit jours à l’USIN au St. Joseph’s Health Centre de Toronto. La santé d’Ezra était peut-être bonne, tout bien considéré, mais pour ses mères inquiètes, l’expérience était déchirante.
L’USIN de St. Joseph’s est une unité néonatale de niveau deux. Il fournit des soins aux nourrissons nés après 32 semaines qui sont dans un état stable, avec des problèmes médicaux relativement mineurs. Leur version du modèle de soins par les parents est moins complète que celle de l’hôpital Mont-Sinaï. Nous avons donné le bain à Ezra (sous surveillance), changé ses couches, l’avons nourri au biberon (et, s’il a réussi à rester éveillé, au sein) et pris sa température. Nous avons noté avec plaisir les cases à cocher à côté de « Maman + maman » sur son dossier, où les infirmières surveillaient l’implication des parents. Mais nous nous sentions terriblement sous-informés et tenus à l’écart. Nous n’étions pas invités à observer, et encore moins à participer, aux rondes, et nous aurions grandement bénéficié des séances d’éducation, même les plus élémentaires, sur le développement des prématurés. Nous nous sentions piégés et anxieux. Nous ne savions pas à quoi nous devions faire attention, quand nous pourrions le ramener à la maison et quoi faire après notre arrivée.
Le modèle FIC ne fonctionne pas pour tout le monde. Kate Robson, coordonnatrice des parents de l’USIN à Sunnybrook et mère de deux enfants prématurés, fait remarquer que le programme n’est pas en mesure de surmonter tous les obstacles qui empêchent les parents d’aller à l’hôpital. « Si vous avez d’autres enfants, si vous êtes vous-même très malade, si vous êtes pauvre ou si vous vivez loin de chez vous, il vous est très difficile de participer autant que vous le souhaitez aux soins de votre bébé. » Elle espère que, comme le FIC démontre les effets positifs de la présence des parents sur la santé des bébés, » nous pouvons rendre nos systèmes plus doux pour les familles ayant des nourrissons hospitalisés « .
Lee adorerait voir ce modèle de soins en place pour les parents de tous les enfants malades, pas seulement pour les parents de prématurés. Le plus grand défi consiste à convaincre le gouvernement d’offrir plus d’accommodements aux familles qui font face à des séjours prolongés à l’hôpital, dit-il. « Je pense qu’il y a des moyens de l’améliorer. Le stationnement devrait être gratuit, tout comme les services de garde pour les autres enfants. Ce sont des choses que nous devons faire, parce que c’est bon pour la société. »
La dernière fois que j’ai rendu visite à la famille Goetz, il restait encore plusieurs jours avant la date d’accouchement initiale de Charlie, le 20 septembre. Il avait été transféré dans un troisième hôpital, plus près de la maison de Kelly et Jim, et s’était nourri au biberon pour la première fois. Il établit un contact visuel régulier et » il a découvert sa voix « , dit Kelly en riant. Ils ont hâte de ramener bientôt Charlie à la maison et estiment que leur expérience à l’USIN a transformé leur approche de la parentalité.
« Je ne pense pas que les petites choses qui font peur à certains parents vont nous déranger autant qu’ils l’auraient fait si Charlie avait été à terme « , dit Jim. Changer des couches ? Un jeu d’enfant, quand vous n’avez pas à naviguer dans un enchevêtrement de tubes. Même les crises de colère hurlantes seront de la musique pour leurs oreilles. « Quand il s’agite et pleure ? » dit Kelly. « Nous l’adorons ! Nous aimons qu’il ait la capacité pulmonaire de le faire maintenant. »
Pour en savoir plus :
A l’intérieur de la néonatalité : Une étude de cas dans l’espoir
que je voulais tenir mes bébés, mais je ne pouvais pas. Alors j’ai fait du lait






